B·R·A·H·M·S Copeptin proAVP
- Biologia della Vasopressina
- La Copeptina
- Sindroma Poliurica Polidipsica
- Chirurgia pituitaria
- Iponatremia
- Centri di riferimento (NEW!)
Biologia della vasopressina
La vasopressina (AVP), conosciuta anche come ormone antidiuretico (ADH), svolge due funzioni primarie: trattiene l’acqua all’interno del corpo e ha un effetto costrittivo sui vasi sanguigni. È coinvolta in svariate patologie e condizioni ed ha un importante valore diagnostico. Tuttavia, nella routine clinica, la misurazione della vasopressina viene effettuata di rado, a causa di difficoltà tecniche e della scarsa affidabilità dei test a disposizione.Di conseguenza, la misurazione della vasopressina non viene adeguatamente implementata nelle strategie diagnostiche.
Oggi la Copeptina surrogato della vasopressina, offre la possibilità di sfruttare al massimo il potenziale diagnostico di questo ormone:
• correlazione significativa con la vasopressina
• estrema stabilità ex vivo
• misurazione semplice e precisa
• risultati entro 1 ora
Copeptina e vasopressina derivano in rapporto 1:1 dallo stesso precursore
La Copeptina, costituisce la porzione C-terminale della pre- provasopressina e sembra avere una funzione importante nel ripiegamento della vasopressina. In seguito a stimolazione la vasopressina e la Copeptina sono rilasciate dai granuli secretori dell'ipofisi in cui si trovano immagazzinate ed entrano rapidamente in circolo nel torrente sanguigno in quantità equimolari (rapporto 1:1).
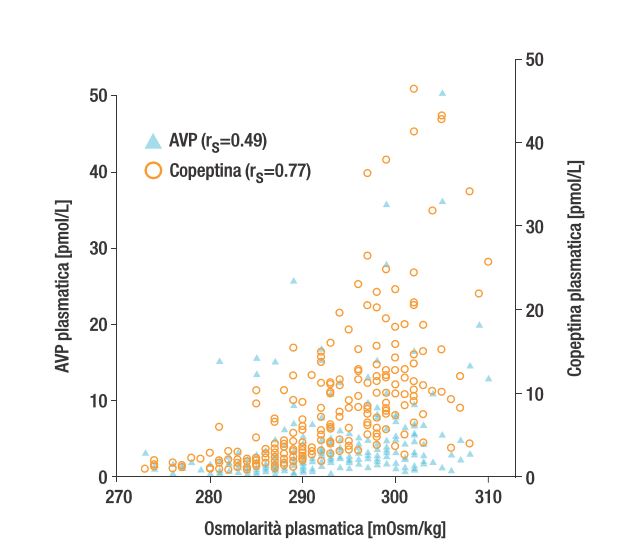
In diversi setting clinici è stata dimostrata in maniera costante una correlazione significativa tra i livelli di Copeptina e di vasopressina.
La Copeptina risponde agli stimoli come la vasopressina
I principali stimoli per il rilascio della vasopressina dai granuli in cui è immagazzinata sono l’aumento dell’osmolarità plasmatica e la riduzione del volume ematico.
Copeptina e vasopressina rispondono nello stesso modo alle variazioni del volume ematico e sono strettamente correlate alle variazioni dell’osmolarità plasmatica in un ampio intervallo di valori.
Sindrome poliurica-polidipsica: diagnosi differenziale migliorata
La principale sfida nella diagnosi della sindrome poliuricapolidipsica consiste nel differenziare i casi di polidipsia primaria dai casi di diabete insipido. La misurazione della Copeptina riduce il disagio legato al test di privazione dei liquidi per la maggior parte dei pazienti e migliora la gestione dei pazienti a livello clinico. Il metodo diagnostico di scelta sarebbe la determinazione diretta della vasopressina, ma le caratteristiche molecolari della vasopressina ne rendono la misurazione molto complessa e incline all’errore, e pertanto inaffidabile Di conseguenza, il test diretto della vasopressina non si è consolidato come routine diagnostica.
Ora, con un’unica misurazione della Copeptina è possibile distinguere immediatamente tra diabete insipido centrale e diabete insipido nefrogenico.
Chirurgia pituitaria: monitoraggio semplice del deficit di vasopressina
I tumori pituitari possono causare svariati deficit ormonali e alterazioni del metabolismo idrico a causa della loro specifica localizzazione. In particolare, in seguito a chirurgia pituitaria, il diabete insipido si osserva nel 18,5% dei pazienti e l’iponatriemia nel 9-24%.
Pertanto, durante la convalescenza successiva a un intervento chirurgico alla ghiandola pituitaria, è opportuno eseguire un attento monitoraggio dei pazienti per individuare eventuali deficit ormonali, compresa la carenza di vasopressina, durante il recupero post-operatorio.
Iponatriemia: nuove possibilità per una diagnosi differenziale?
Per iponatriemia si intende una concentrazione di sodio nel plasma inferiore a 135 mmol/L, una condizione che di norma indica un eccesso di acqua rispetto al sodio. L’iponatriemia quindi è principalmente il riflesso di un disturbo del bilancio idrico e non tanto della carenza di sodio. Poiché l’iponatriemia è un sintomo comune a diversi disturbi (ad es. SIADH, insufficienza cardiaca) che richiedono trattamenti diversi, sono necessari parametri diagnostici di facile utilizzo per indirizzare correttamente la strategia terapeutica.
A tale riguardo, la Copeptina è un biomarker promettente: infatti, una secrezione osmoticamente inappropriata della vasopressina è considerata un meccanismo predominante nella maggioranza degli stati di iponatriemia.
Centri di riferimento per dosare la Copeptina
Qui sotto la lista dei centri di riferimento italiani dove è possibile dosare la Copeptina:
- Ancona - Azienda Ospedali Riuniti
- Bergamo - ASST Papa Giovanni XXIII
- Bologna - Policlinico S. Orsola-Malpighi
- Cremona - ASST Cremona
- Ferrara - Arcispedale S. Anna
- Firenze - Azienda Ospedaliero Universitaria Careggi
- Genova - Ospedale Policlinico S. Martino
- Imperia - ASL1 Liguria
- Mantova - ASST Mantova
- Messina - Azienda Ospedaliera Papardo
- Milano - Fondazione IRCCS Cà Granda Ospedale Maggiore Policlinico
- Napoli - Azienda Ospedaliera dei Colli
- Padova - Azienda Ospedale Università Padova
- Palermo - Ospedale Buccheri La Ferla
- Perugia - Azienda Ospedaliera di Perugia
- Teramo - ASL Teramo
- Torino - AOU Città della Scienza e della Salute di Torino
- Verona - ULSS9 Scaligera
- Vicenza - ULSS N.8 Berica
References
Ref-1: Balanescu S et al., J Clin Endocrinol Metab 2011; 96(4): 1046-52
Ref-2: Bankir L et al., Nat Rev Nephrol 2013; 9(4): 223-39
Ref-3: Bühlman Vasopressin RIA (RK-VPD), Instructions for Use
Ref-4: Devin JK et al., Neurosurg Clin N Am 2012; 23: 679-89
Ref-5: Fenske W et al., J Clin Endocrinol Metab 2011; 96(5): 1506-15
Ref-6: Glynn N, Clin Endocrinol 2013; 78(1): 17-20
Ref-7: Gordon AC, JICS 2011; 12(1): 11-14
Ref-8: Holt NF et al., J Cardiothorac Vasc Anesth 2010; 24(2): 330-47
Ref-9: Holwerda DA, Eur J Biochem 1972; 28(3): 334-9 st (pp. 302-306), TH-Books Verlagsgesellschaft mgH, Frankfurt/Main, Germany
Ref-10: Holwerda DA, Eur J Biochem 1972; 28(3): 340-6 Learn more on Copeptin proAVP
Ref-11: Jochberger S et al., Anaesth Intensive Care 2006; 34(4): 498-500
Ref-12: Jochberger S et al., Intensive Care Med 2009; 35(3): 489-97
Ref-13: Jochberger S et al., Shock 2009; 31(2): 132-8
Ref-14: Meijer E et al., Clin J Am Soc Nephrol 2011; 6(2): 361-8
Ref-15: Morgenthaler NG et al., Clin Chem 2006; 52(1): 112-9
Ref-16: Morgenthaler NG et al., Shock 2007; 28(2): 219-26
Ref-17: Repaske DR et al., J Clin Endocrinol Metab 1997; 82: 51-6
Ref-18: Schrier RW, J Am Soc Nephrol 2006; 17: 1820-32
Ref-19: Sharshar T et al., Crit Care Med 2002; 30(3): 497-500
Ref-20: Sharshar T et al., Crit Care Med 2003; 31(6): 1752-8
Ref-21: Szinnai G et al., J Clin Endocrinol Metab 2007; 92(10): 3973-8
Ref-22: Thomas L, Clinical Laboratory Diagnostics, 1 English Edition, Chapter 8.5
Ref-23: Timper K et al., J Clin Endocrinol Metab 2015; 100(6): 2268-74
Ref-24: Wang X et al., J Am Soc Nephrol 2008; 19(1): 102-8
Ref-25: Winzeler B et al., J Clin Endocrinol Metab 2015; 100(6): 2275-8